Alergia pokarmowa i nietolerancja pokarmowa to dwa różne pojęcia. Czy wiesz jak je rozróżnić? Dowiedź się więcej z naszego artykułu!
Nietolerancja pokarmowa a alergia pokarmowa – różnice
Alergia pokarmowa występujących po spożyciu pokarmu. Jest formą niepożądanej reakcji organizmu, w której dolegliwości organizmu są wyzwolone i/lub kształtowane przez mechanizmy immunologiczne wywołujące chorobę. W nietolerancji pokarmowej objawy chorobowe mogą być podobne. Jednak ze względu na brak udziału układu immunologicznego nie można zaliczyć ich do alergii [1].
Jak często występuje alergia pokarmowa?
Alergia pokarmowa występuje na drodze reakcji immunologicznej: IgE-zależnej lub IgE-niezależnej. Reakcją o podłożu IgE-niezależnym jest reakcja typu 2, 3 i 4. Typ III alergii IgE-niezależnej związany jest z produkcją przeciwciał w klasie IgG. Jest to tzw. alergia pokarmowa IgG-zależna.
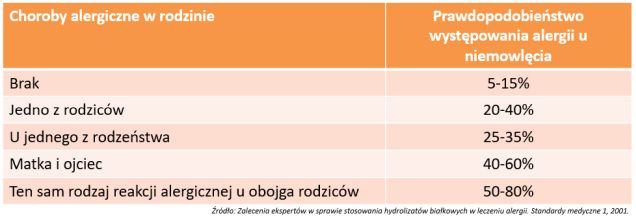
Ryzyko alergii: szczególnie zagrożone ryzykiem wystąpienia alergii pokarmowej są niemowlęta, których rodzice lub rodzeństwo są albo byli alergikami.
Częstość występowania alergii pokarmowej IgE-zależnej wynosi około 6-8% w grupie dzieci i 3-4% grupie młodzieży. Podczas gdy w grupie osób dorosłych stanowi 1-3%. Dla porównania alergia IgG-zależna dotyka około 45% populacji, dwukrotnie częściej występując u kobiet niż u mężczyzn. Może wystąpić u osób w każdym wieku, także u dzieci i niemowląt. Dodatkowo istnieje ryzyko przekazania alergii IgG- zależnej przez matkę (zarówno i w czasie ciąży, jak i w czasie karmienia piersią) [2, 3, 4].
Alergia pokarmowa typu I IgE-zależna

Pod wpływem alergenów wytwarzają się przeciwciała typu IgE.
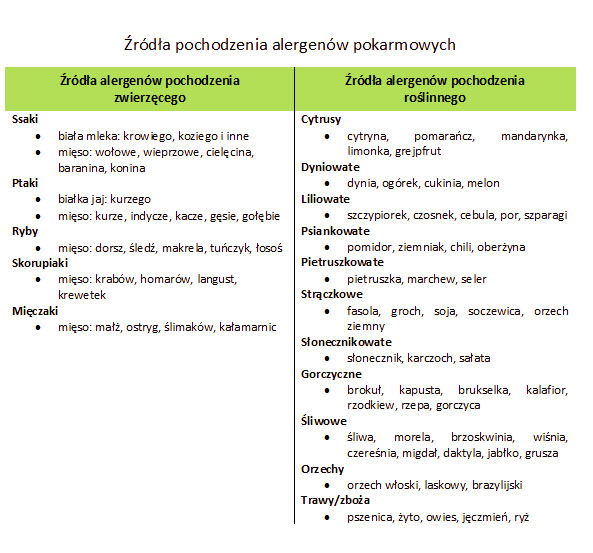
W alergii pokarmowej typu I IgE-zależnej układ odpornościowy człowieka traktuje niektóre związki jak drobnoustroje chorobotwórcze i uruchamia mechanizmy obronne w celu ich eliminacji z organizmu. Związki te nazywane są alergenami i mogą to być pyłki, pokarmy, roztocza. Pod wpływem alergenów wytwarzają się przeciwciała typu IgE, które pobudzają komórki ciała do wydzielania histaminy – substancji będącej mediatorem procesów zapalnych. W czasie infekcji stan zapalny jest niezbędny do pokonania choroby. W przypadku alergii IgE-zależnej powstaje przewlekły stan zapalny, objawiający się dolegliwościami o różnym stopniu nasilenia np. katar alergiczny, kaszel, łzawienie a nawet wstrząs anafilaktyczny, będący bezpośrednim stanem zagrożenia życia [5, 6].

Sprawdź nasze warsztaty dietetyczne dla firm lub indywidualne wsparcie dietetyka.
Objawy alergii pojawiają się bezpośrednio po kontakcie z alergenem (np. po spożyciu uczulającego pokarmu), przez co stosunkowo łatwo można zidentyfikować substancje szkodliwą. Stosowanie diety eliminacyjnej – wykluczającej alergizujące pokarmy, przyczynia się do ustąpienia objawów alergii na wiele lat.
Alergia pokarmowa typu III IgG-zależna
Alergia pokarmowa typu III IgG-zależna powstaje w wyniku uszkodzenia jelita. Nie w pełni strawione składniki pokarmowe przenikają przez ścianę jelita do krwioobiegu i są rozpoznawane jako elementy obce dla ustroju.
Zdrowe jelito jest pokryte błoną śluzową, która jest silnym i stabilnym układem obronnym. Błona jelitowa działa na zasadzie filtra, przepuszczając do krwi tylko odpowiednio złożone cząstki pokarmu.
Na zaburzenie równowagi i wzrost przepuszczalności jelita cienkiego wpływają:
- leki (zwłaszcza antybiotyki, niesteroidowe leki przeciwzapalne i leki przeciwgrzybiczne),
- zakażenia wirusowe i bakteryjne,
- niewłaściwe odżywianie,
- palenie tytoniu,
- nadużywanie alkoholu,
- stres fizyczny i psychiczny,
- zanieczyszczenie środowiska,
- inne.
W wyniku tego procesu do krwi mogą przenikać większe niestrawione lub nie w pełni strawione składniki pokarmowe, które są rozpoznawane jako elementy obce w organizmie (antygeny). Niegroźna dla organizmu cząstka pokarmowa, która nie cechuje się właściwościami infekcyjnymi, zostaje potraktowana przez układ odpornościowy organizmu podobnie jak wirus, czy bakteria. Dochodzi wtedy do reakcji układu odpornościowego i wytwarzane są przeciwciała, których celem jest „wyeliminowanie” intruza. Nowe antygeny pokarmowe dostarczane są z każdą kolejną porcją posiłku. Kompleksy immunologiczne – antygen pokarmowy i przeciwciało, krążą po cały ustroju. Mogą one osadzać się w narządach i tkankach. W konsekwencji następuje rozwój i podtrzymanie stanu zapalnego w organizmie. W zależności od lokalizacji może manifestować się różnymi objawami [7, 8, 9, 10].
Nietolerancja pokarmowa

Mechanizmami nieimmunologicznymi są przyczyną powstawania nietolerancji pokarowych.
Nietolerancja pokarmowa związana jest z mechanizmami nieimmunologicznymi, do których należą zaburzenia enzymatyczne w jelicie cienkim, które mogą być wrodzone (nietolerancja laktozy rozpoznawana u dzieci) lub nabyte (nietolerancja laktozy nabyta na przykład na skutek zaburzeń mikroflory jelit). Przykładowo niska aktywność enzymów wydzielanych w jelicie cienkim powoduje, że nie strawione tam cukry ulegają fermentacji w jelicie grubym, skutek czego dochodzi do wzdęć, bólów brzucha, a nawet biegunek. Najczęściej spotykamy nietolerancję laktozy (cukier mleczny), fruktozy (cukier występujący w owocach) oraz histaminy (amina biogenna występując w wielu produktach żywnościowych, między innymi truskawkach, orzechach, żółtym serze).
W przypadku nietolerancji pokarmowych najczęściej zaleca się stosowanie diety eliminacyjnej (np. diety bezmlecznej – unikanie mleka i jego przetworów w przypadku nietolerancji laktozy) lub podawanie enzymów, które dokonają procesu rozłożenia danego produktu [11, 12, 13, 14, 15].
Przeczytaj również:
Czytanie etykiet produktów. Na te 3 składniki zwracaj szczególną uwagę!
Śniadanie – jeden z najważniejszych posiłków w ciągu dnia
Jak prawidłowo skomponować swój jadłospis?

Sprawdź nasze warsztaty dietetyczne dla firm lub indywidualne wsparcie dietetyka.



Świetny artykuł. Testy na nietolerancje pokarmowe pozwolą określić z czym dokładnie mamy problem- sam nie mogę spożywać glutenu, który wcześniej wpływał na moją senność oraz niedowagę. Wiele osób uważa, że bycie gluten free to tylko taka moda, a dziś coraz częściej słyszy się o osobach na niego uczulonych.